 Acalasia esofagea: cause, diagnosi, sintomi e terapia
Acalasia esofagea: cause, diagnosi, sintomi e terapia
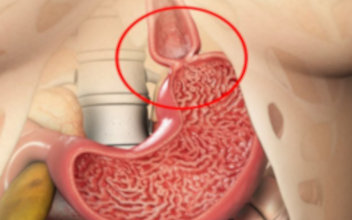
L'acalasia esofagea è una rara malattia che colpisce l'esofago, il canale che collega la bocca allo stomaco. Caratterizzata dal mancato rilasciamento dello sfintere esofageo inferiore durante la deglutizione, questa patologia motoria impedisce ai muscoli esofagei di spingere efficacemente il cibo e i liquidi verso lo stomaco, causando un accumulo di alimenti nell'esofago. Questo disturbo neurogeno, il cui nome deriva dal greco e significa "mancato rilasciamento", rappresenta la più comune patologia motoria primitiva dell'esofago, con un'incidenza stimata di circa 1 caso su 100.000 persone, senza distinzioni di genere e con massima frequenza tra i 30 e i 50 anni di età.
Cause dell'acalasia
L'eziologia dell'acalasia rimane in gran parte sconosciuta, soprattutto per la forma sporadica presente nel mondo occidentale. I meccanismi patogenetici più accreditati includono:
Alterazioni neurologiche
La causa principale sembra essere la perdita delle cellule gangliari del plesso mioenterico dell'esofago, che determina la denervazione della muscolatura esofagea. Questa degenerazione neuronale porta alla scomparsa della peristalsi nel corpo esofageo e all'incapacità di rilasciamento dello sfintere esofageo inferiore.
Ipotesi eziopatogenetiche
Diverse teorie sono state proposte riguardo all'origine di questa denervazione:
- Processi infettivi: Una possibile causa virale o neurotropa, come avviene nella malattia di Chagas causata dal Tripanosoma Cruzi, particolarmente diffusa in America Latina.
- Disordini infiammatori autoimmuni: Reazioni immunitarie che porterebbero alla degenerazione dei plessi nervosi intramurali.
- Predisposizione genetica: In rari casi, l'acalasia può essere associata a sindromi genetiche come la sindrome di Allgrove (o sindrome della tripla A), una malattia autosomica recessiva caratterizzata da acalasia, insufficienza surrenalica e assenza di lacrimazione.
Sintomi dell'acalasia
I sintomi dell'acalasia si sviluppano gradualmente e tendono a peggiorare nel tempo. L'evoluzione clinica può essere suddivisa in tre fasi caratteristiche:
Prima fase
- Disfagia intermittente: difficoltà a deglutire, talvolta paradossa (più marcata per i liquidi che per i solidi).
- Dolore toracico: in caso di arresto del bolo alimentare.
- Modificazione spontanea della dieta: il paziente inizia a preferire alimenti semiliquidi.
- Manovre di aiuto: il paziente sviluppa tecniche per facilitare la deglutizione, come raddrizzare la schiena, alzare le braccia sopra la testa o saltare.
Seconda fase
- Disfagia costante: la difficoltà a deglutire diventa permanente.
- Rigurgito alimentare: risalita in bocca di cibo non digerito in assenza di nausea.
- Scialorrea: salivazione abbondante e frequente.
- Esofago dilatato: si sviluppa un megaesofago compensato.
Terza fase
- Compromissione generale: difficoltà a nutrirsi adeguatamente.
- Perdita di peso significativa: conseguenza della diminuita assunzione di cibo.
- Dolore intenso: causato dalla distensione dell'esofago.
- Polmoniti da aspirazione: causate dal rigurgito di materiale nelle vie respiratorie (ab ingestis).
- Tosse notturna: conseguenza del rigurgito durante il sonno.
- Alitosi: dovuta alla fermentazione del cibo nell'esofago.
È importante sottolineare che i sintomi dell'acalasia vengono spesso confusi con quelli provocati dal reflusso gastro-esofageo, condizione molto più comune.
Diagnosi dell'acalasia
La diagnosi di acalasia esofagea richiede un approccio multimodale che comprende:
Esame clinico
Il sospetto diagnostico nasce dalla valutazione dei sintomi descritti dal paziente, in particolare la disfagia progressiva, il rigurgito e il dolore toracico.
Indagini strumentali
Per confermare la diagnosi e escludere altre patologie con sintomatologia simile, sono necessari diversi esami:
- Esofagogastroduodenoscopia (EGDS): Esame endoscopico che permette di escludere altre cause organiche di disfagia come lesioni anatomiche, neoplasie o forme di pseudo-acalasia. Nelle fasi conclamate della malattia, l'endoscopia può evidenziare dilatazione dell'esofago, presenza di residui alimentari e un cardias in atteggiamento di chiusura.
- Manometria esofagea ad alta risoluzione: Considerata il gold standard diagnostico, registra l'attività pressoria dell'esofago, dimostrando:
- Aumento della pressione a livello dello sfintere esofageo inferiore.
- Assente o incompleto rilasciamento dello sfintere in risposta alla deglutizione.
- Perdita della peristalsi esofagea.
- Esofagogramma con pasto baritato: Radiografia con mezzo di contrasto che evidenzia la dilatazione dell'esofago e il restringimento a livello del cardias, creando la caratteristica immagine a "becco d'uccello". Nei casi avanzati, l'esofago può assumere una forma a "S" (esofago sigmoide).
Trattamento dell'acalasia
Non esistendo una cura definitiva che ripristini la normale funzione esofagea, l'obiettivo terapeutico è migliorare il passaggio degli alimenti riducendo la pressione dello sfintere esofageo inferiore. Le opzioni terapeutiche comprendono:
Terapia farmacologica
Utilizzata principalmente nelle fasi iniziali e nelle forme meno aggressive:
- Calcio-antagonisti: farmaci miorilassanti che favoriscono il rilasciamento dello sfintere esofageo inferiore.
- Nitrati: contribuiscono al rilasciamento della muscolatura liscia.
- Farmaci procinetici: migliorano la motilità esofagea.
Questi trattamenti offrono solo un sollievo temporaneo dei sintomi e sono spesso utilizzati come terapia ponte verso interventi più definitivi.
Trattamenti endoscopici
- Dilatazione pneumatica: Procedura che utilizza un palloncino inserito attraverso l'endoscopio per dilatare e lacerare la muscolatura dello sfintere esofageo. La complicanza principale è la perforazione esofagea, che si verifica nel 3% dei casi circa.
- Iniezione di tossina botulinica: La tossina blocca la liberazione di acetilcolina dal plesso mioenterico, inibendo la muscolatura liscia e riducendo la pressione sfinteriale. Gli effetti di un singolo trattamento possono persistere per sei mesi o più. Questa procedura è particolarmente indicata per pazienti anziani o con comorbidità significative.
Trattamento chirurgico
- Miotomia secondo Heller: Intervento in cui viene sezionata la muscolatura liscia circostante lo sfintere cardiale. Si esegue per via laparoscopica e viene generalmente associato a una fundoplicatio per prevenire il reflusso gastroesofageo iatrogeno.
- POEM (Miotomia Endoscopica Per via Orale): Tecnica più recente e meno invasiva che consente di sezionare la muscolatura dello sfintere esofageo inferiore attraverso un approccio endoscopico.
I risultati terapeutici sono paragonabili tra la dilatazione pneumatica e la miotomia secondo Heller, con un eccellente sollievo dai sintomi per 5-10 anni nell'85% dei casi.
Consigli alimentari e comportamentali
La gestione dell'acalasia richiede anche modifiche nelle abitudini alimentari per migliorare la qualità della vita e ridurre i sintomi:
Alimenti consigliati
- Cibi morbidi e ben cotti: riducono la pressione sullo sfintere esofageo e facilitano il passaggio del cibo.
- Alimenti a consistenza omogenea: formano un bolo uniforme che scivola meglio nell'esofago.
- Cibi lubrificati: una dieta con adeguato contenuto di grassi (come olio d'oliva) può facilitare la discesa del bolo in un esofago privo di peristalsi.
- Alimenti caldi: hanno un'azione rilassante sulla muscolatura e sembrano migliorare la disfagia rispetto ai cibi freddi.
Alimenti da evitare
- Cibi secchi o friabili: cracker, fette biscottate, grissini che possono sbriciolarsi e essere inalati.
- Alimenti molto asciutti: come carne di pollo, carne lessata, taralli.
- Cibi a consistenza doppia: minestre in brodo, pastina in brodo, fette biscottate nel latte.
- Bucce e semi della frutta: componenti fibrose difficili da deglutire.
- Spezie e cibi piccanti: possono irritare la mucosa esofagea.
Raccomandazioni comportamentali
- Consumare pasti piccoli e frequenti: 6-7 pasti al giorno per evitare distensione dello stomaco.
- Masticare lentamente e accuratamente: riduce le dimensioni del bolo alimentare.
- Separare i liquidi dai solidi durante i pasti.
- Consumare bevande calde durante i pasti per favorire il rilassamento della muscolatura.
- Mantenere una posizione eretta durante e dopo i pasti.
- Evitare di coricarsi subito dopo aver mangiato.
Conclusioni e prospettive
L'acalasia esofagea rimane una patologia complessa che richiede un approccio diagnostico e terapeutico multidisciplinare. Sebbene non esista una cura definitiva, le moderne tecniche di trattamento possono significativamente migliorare la qualità della vita dei pazienti.
È fondamentale una diagnosi precoce per prevenire complicanze come la malnutrizione severa, le polmoniti ricorrenti e il rischio aumentato di carcinoma esofageo, che risulta essere cinque volte superiore nei pazienti affetti da acalasia non trattata rispetto alla popolazione generale.
Il supporto nutrizionale personalizzato rappresenta una componente essenziale della gestione globale della malattia, da affiancare alle terapie mediche e chirurgiche. La ricerca continua a esplorare nuove tecniche meno invasive e più efficaci per il trattamento di questa rara ma invalidante condizione.
È fondamentale sottolineare l'importanza di una diagnosi precoce e di un trattamento adeguato per prevenire complicanze più gravi. Se si manifestano sintomi sospetti, è importante consultare un medico per una valutazione accurata.

